درمان ایمپلنت دندان در بیماران با پوکی استخوان
چکیده انگلیسی
Abstract
Osteoporosis is very common, particularly in post-menopausal women and is characterized by a decrease in bone mass and strength. Osteoporosis also affects the jawbone and it is considered a potential contraindication to placement
of dental implants. The present paper reviews the literature regarding the effect of osteoporosis on osseointegration of implants. Experimental models have shown that osteoporosis affects the process of osseointegration, which can be reversed by treatment. However, studies in subjects with osteoporosis have shown no differences in survival of the implants compared to healthy individuals. Therefore, osteoporosis cannot be considered a contraindication for implant placement. Oral bisphosphonates are the most commonly used pharmacological agents in
the treatment of osteoporosis. Although there have been cases of osteonecrosis of the jaw in patients treated with bisphosphonates, they are very rare and it is more usually associated with intravenous bisphosphonates in patients
with neoplasms or other serious diseases. Nevertheless, patients treated with bisphosphonates must be informed in writing about the possibility of this complication and must give informed consent. Ceasing to use bisphosphonates
before implant placement does not seem to be necessary.
Key words: Osteoporosis, biphosphonates, osseointegration, implant.
چکیده فارسی
پوکی استخوان بویژه در زنان یائسه بسیار شایع است. این بیماری با کاهش توده و استحکام استخوان مشخص میشود. پوکی استخوان میتواند استخوان فک را درگیر کند که به عنوان یک کنترل اندیکاسیون احتمالی قرار دادن ایمپلنت دندان مطرح است. در این مقاله مروری به بررسی اثر پوکی استخوان بر اسئواینتگریشن ایمپلنت پرداخته شده است. مدلهای تجربی نشان داده اند که پوکی استخوان بر روند اسئواینتگریشرن تاثیر منفی میگذارد، که این تاثیر با درمان مناسب برگشت پذیر است. با این حال، مطالعات انجام شده در بیماران با پوکی استخوان نشان داده اند که طول عمر ایمپلنت در این افراد نسبت به افراد سالم تفاوت ندارد. بر این اساس، پوکی استخوان را نمی توان بعنوان یکی از عوامل منع قرار دادن ایمپلنت در نظر گرفت.
مقدمه
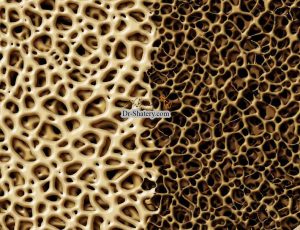
پوکی استخوان یک بیماری سیستمیک اسکلتی است که با کاهش استحکام استخوان و افزایش خطر شکستگی مشخص میشود(ا). پوکی استخوان بیماری بسیار شایعی است و در سراسر جهان حدود ٣٠٠ میلیون نفر به آن مبتلا هستند. این بیماری در زنان شایع است و بروز آن با بالا رفتن سن افزایش مییابد. تخمین زده می شود که در اسپانیا دو میلیون زن مبتلا به پوکی استخوان هستند و شیوع آن در زنان مسن تر از ٧٠ سال بالای 50%´ است. این بیماری با تخریب ساختار میکروسکوپی استخوان همراه با کاهش توده و استحکام استخوان و افزایش شکنندگی آن مشخص میشود. مقاومت استخوان نشان دهنده میزان تراکم و کیفیت آن است. حداکثر مقدار توده استخوانی (بر حسب گرم در cm2 ) و میزان تحلیل استخوان تعیین کننده تراکم استخوان هستند. کیفیت استخوان به عوامل مختلف موثر بر شکنندگی استخوان (ساختار میکروسکوپی، چرخه استخوان، شکستگیهای میکروسکوپی و درجه مینرالیزاسیون) بستگی دارد.
تشخیص پوکی استخوان بر اساس مقدار تراکم مواد معدنی استخوان (BMD) روشی تراکم سنبی تعیین میگردد، تشخیص داده میشود، بدین ترتیب که پوکی استخوان در مواردی در نظر گرفته میشود که نمره T کمتر از -2/5 انحراف معیار باشد (عددی که یک فرد
از متوسط BMD مربوط به زنان جوان سالم انحراف پیدا کرده باشد). در حال حاضر BMD تنها یک عامل خطر در نظر گرفته میشود باید در ارتباط با سن، جنس، سیگار کشیدن، وزن بدن، سابقه خانوادگی و یا شکستگی، و سایر موارد ارزیابی شود. شایع ترین عوامل خطر ابتلا به استئوپروز در جدول ١ نشان داده شده اند. بنابراین، تصمیم به درمان یا عدم درمان بیمار بر اساس نتایج تراکم سنجی استخوان و وجود عوامل خطر گرفته میشود( ١ ). در این مقاله، عبارت ´´استئوپروز اولیه´´ به مواردی گفته میشود باید توده استخوانی کاهش یافته است و با تغییرات ناشی از پیری و نیز تغییرات هورمونی مرتبط با یائسگی قابل توضیح میباشد. اما عبارت ´´استئوپروز ثانوبه در مواردی که پوکی استخوان بدلیل سایر بیماریها یا مصرف داروها ایجاد شده باشد، بکار برده شده است( ٢ ).
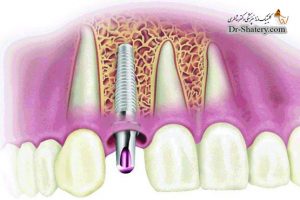
استفاده از ایمپلنتهای دندانی در مبتلایان به پوکی استخوان هم تحت درمان و هم افراد بدون دریافت درمان، موضوع قابل بحثی است که در این مقاله به آن پرداخته شده است.
اثر پوکی استخوان بر اسئواینتگریشن ایمپلنت

اسئواینتگریشن براساس درصد تماس بین سطح ایمپلنت و استخوان اندازه گیری میشود. ویژگیهای ایمپلنت، عمل جراحی و نیز متغیرهای وابسته به بیمار که بر کمیت و کیفیت استخوان اثر دارند، میتوانند اسئواینتگریشرن را تحت تاثیر قرار دهند. برای اینکه اسئواینتگریشن ایمپلنت فراهم شود، وجود یک ثبات اولیه به میزان کافی الزامیست. بنابراین، استئوپروز که با تحلیل استخوان، تغییر ساختار میکروسکوپی و کاهش ظرفیت بازسازی استخوان مشخص میشود، به عنوان یکی از موارد احتمالی منع کاربرد یا ریسک فاکتورهای قرار دادن ایمپلنت در نظر گرفته شده است.
به نظر میرسد که پوکی استخوان به شیوه ای مشابه با سایر استخوانهای بدن، بر روی فکها نیز تاثیر میگذارد و بعلاوه، تغییر متابولیسم استخوان ممکن است سبب کاهش زخم در اطراف ایمپلنت شود.
مطالعات بر روی مدلهای حیوانی نشان میدهند که پوکی استخوان ایجاد شده بطور تجربی در مراحل قبل، بعد و یا همزمان با قرار دادن ایمپلنت، میتواند فرایند اسئواینتگریشرن را بویژه در استخوان ترابکولاز تغییر دهد و تماس استخوان ایمپلنت را بطور قابل توجهی کاهش دهد.
دوارت و همکاران در موشهایی که تخمدان آن برداشته شده بود، کمبود تاثیر استروژن بر استخوان پیرامون ایمپلنت را ارزیابی کردند. آنها تماس استخوان- ایمپلنت و نیز مساحت و تراکم استخوان پیرامون ایمپلنت را مورد بررسی قرار دادند و دریافتند که تفاوت قابل توجهی بدن گروه آزمایش و گروه شاهد وجود دارد و ناحیه اسفنجی در گروه دچار پوکی استخوان کمتر میباشد( ٢ ).
گیرو و همکاران با مطالعه بر روی موشها، تاثیر کمبود استروژن و درمان آن با الندرونات و استروژن را بر تراکم استخوان اطراف ایمپلنت بررسی کردند. ارزیابی رادیوگرافی تراکم استخوان نشان داد که کمبود استروژن تنها بر استخوان ترابکولار تاثیر منفی دارد و درمان با استروژن و الندرونات در پیشگیری از تحلیل استخوان اطراف ایمپلنت ماثر است. در این ارتباط مطالعات دیگری وجود دارند که اثرات درمان با استروژن را بر التیام استخوان اطراف ایمپلنت در حیوانات دچار پوکی استخوان بررسی کرده اند. نتایج این مطالعات نشان میدهد که میتوان این درمان را به منظور بهبود موفقیت درمان ایمپلنت در زنان یائسه در نظر گرفت(5).
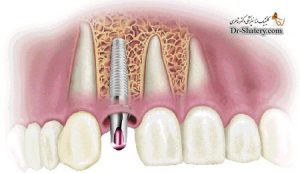
در برخی مطالعات، بررسی هیستولوژیک ایمپلنت های بکار رفته در بیماران با پوکی استخوان نشانگر وجود استخوان سالم در تماس نزدیک با سطح ایمپلنت بوده اند و نیز درجاتی از تماس استخوان- ایمپلنت که دلیلی بر ایجاد اسئواینتگریشرن میباشد، را نشان داده اند( 6،7 ).
شیبیلی و همکاران یک مطالعه هیستولوژیک مقایسه ای را در بیماران با و بدون پوکی استخوان انجام دادند. درصد تماس استخوان- ایمپلنت در دو گروه تفاوتی را نشان نداد. نتایج بررسی هیستومورفومتریک نیز حاکی از آن بود که در موارد وجود اسئواینتگریشن نیز تفاوتی بین دو گروه وجود ندارد. این بافته ها نشان میدهند که پوکی استخوان را نمیتوان بعنوان یک عامل منع کاربرد ایمپلنت در افراد دچار پوکی استخوان در نظر گرفت( ٨ ).
ایمپلنت در افراد مبتلا به پوکی استخوان موفقیت اسئواینتگریشن عمدتا به وضعیت سلامت بیمار بستگی دارد. گرچه شیوع پوکی استخوان با افزایش سن و پس از یائسگی افزایش مییابد، اما بررسی مطالعات انجام شده، رابطه ای را بین میزان شکست ایمپلنت با سن و جنس نشان نداد. در واقع ارزیابی لمسی کیفیت استخوان طی آماده سازی ناحیه ایمپلنت و در مرحله ثبات اولیه بیش از تراکم سنجی استخوانهای محیطی میتواند در مورد احتمال شکست ایمپلنت اطلاعاتی را فراهم سازد( ٩ ).
کاهش تراکم استخوان و کاهش محتوای مینرال استخوانهای محیطی با تحلیل و آتروفی فکهای بدون دندان ارتباط دارد اما با افزایش احتمال شکست ایمپلنت ارتباطی بافت نشده است( ١٠). در مطالعه ای بمنظور بررسی اسئواینتگریشن در زنان یائسه در سنین ٢٨ تا ٧٠ سال، در ١٩ زن دچار پوکی استخوان باید به روش تراکم سنجی تشخیص داده شد و در ٢٠ زن سالم، تعداد ٨٢ ایمپلنت مندیبولار قرار داده شد (٣٩ ایمپلنت در گروه با پوکی استخوان و 43 مورد در گروه بدون پوکی استخوان). پس از ٩ ماه، اسئواینتگریشرن در دو گروه بررسی شد. نتایج حاصل از عکسهای پانورامیک تفاوتی را بدن دو گروه نشان نداد. بررسی بافتشناسی نمونه های بیوپسی فک نیز تفاوتی را بین دو گروه از نظر تشکیل و با تحلیل استخوان نشان نداد. میزان شکست برابر با 1.2% (تنها یک مورد در ٨٢
ایمپلنت) گزارش شد که با یافته های سایر مطالعات مشابه است و نمی توان آن را به پوکی استخوان نسبت داد( ١١ ). در یک مطالعه گذشته نگر که بیماران بمدت ٣ سال و ٢ ماه تحت پیگیری قرار گرفتذد، تعداد ٧٠ ایمپلنت در بیمارانی که در مهره های ناحیه کمر و نیز در لگن دچار پوکی استخوان بودند، قرار داده شد. میزان موفقیت در ماگزیلا 97% و در مندیبل 97.3% بود( ١٢ ). نتایج این مطالعات نشان میدهد که قرار دادن ایمپلنت در بیماران با پوکی استخوان امکان پذیر میباشد و میزان موفقیت آن حتی در مواردی که استخوان کیفیت نامطلوبی دارد، مشابه با میزان موفقیت در افراد سالم است.
بیس فسفوناتها و ایمپلنتهای دندانی:

کاربرد در درمان پوکی استخوان بیس فسفونات ها (BP) انواعی از داروها هستند که برای درمان بیماریهای مختلف استخوان از جمله پوکی استخوان، مولتیپل میلوما، تومور متاستاتیک استخوان (عمدتآ سرطان پستان و پروستات)، بیماری پاژه و هیپرکلسمی بدخیم استفاده میشوند.
اساس کاربرد بالینی این دارو توانایی آن در مهار تحلیل استخوان است. BP در استخوان رسوب میکند، فعالیت استئوکلاستها در تحلیل استخوان را مهار میکند و موجب آپوپتوز آنها میشود، از تشکیل استئوکلاستها از سلولهای پیش ساز آن جلوگیری میکند و تولید فاکتور موار کننده استئوکلاسنها توسط استئوبلاستها را تحریک میکند. برخی از د اروهای BP از جمله پامیدرونات و اسید زولدرونیک همچنین اثر آنتی آذژیوژنیک دارند که آنها را به عنوان داروهای مهم در درمان سرطان مطرح کرده است( ١٣ ). ترکیبات BP دارای میل جذبی بالا در بافت استخوان دارند که این خاصیت بویژه در مناطق در حال بازسازی شدیدتر است. آنها برای مدت زمان طولانی در ماتریس معدنی استخوان تجمع مییابند. بمته به طول مدت درمان و برخی ویژگیهای BP ، برخی ترکیبات BP میتوانند برای سال ها در بافت استخوان باقی بمانند. در روند تحلیل استخوان، BP آزاد میشود و میتواند در استخوان جدیدآ تشکیل شده جذب شود. در درمان پوکی استخوان، BP خوراکی (در اکثر موارد) و با داروهای وریدی، درمان انتخابی هستند، زیرا بدلیل مکانیسم عملکرد آنها، این داروها در افزایش تراکم مواد مینرال استخوان موثرند و خطر شکستگی را کاهش میدهند(14).
در چند سال اخیر، عارضه ای جدید در ارتباط با مصرف BP شرح داده شده است: استئونکروز فک (ONJ) باید با پدیدار شدن کانونهای نکروز استخوان و نوایان شدن استخوان فک بالا یا پایین مشخص میشود. این ضایعه بهبود نمییابد یا با روندی آهسته و طی 6-8 هفته بهبود مییابد. مکانیسم ارتباط بین BP و ONJ هنوز تحت پژوهش است، اما ارتباط آن با مصرف سیستمیک امینو بی فسفوناتوس شناخت شده است( ١۵ ). در یک مطالعه منتشر شده در سال ٢٠٠6 ، بررسی حدود 368 مورد ONJ نشان داد باید 4.1% این موارد مربوط به بیمارانی بود که برای درمان پوکی استخوان داروی BP درباذت کرده بودند و 91.6% موارد جهت درمان مولتیپل میلوما و یا سرطان پستان یا پروستات تحت درمان با BP قرار گرفته بودند. 60% از موارد پس از مداخلات دنتوآلوئولار رخ داده بود و در موارد دیگر علت نامشخص بود(16). در بررسی مروری مطالعات انجام شده بین سال ٢٠٠٣ تا ٢٠٠۵ معلوم گردید BP عمدتآ در ارتباط با مصرف تزریقی BP و بیشتر در موارد استفاده از انواع با فعالیت بالا (مانند پامیدورانت واسید زولدرونیک) باید در بیش از 80% موارد برای درمان مولتیپل میلوما و سرطان پستان استفاده شده بودند، ایجاد شده بود. مواردی از بروز ONJ در ابر مصرف خوراکی BP از جمله الندرونات گزارش شده است، اما شیوع این موارد اندک بوده است. بررسی انجام شده در سال ٢٠٠٧ خطر پایین بروز ONJ را در بیماران تحت درمان خوراکی با BP (یک در ١٠ هزار با یک در ١٠٠ هزار) نشان داد( ١٧ ).
این واقعیت که استئونکروز در ارتباط با مصرف این دارو بیشتر در حفره دهان و بویژه در فک رخ میدهد، بر اساس تروماهای میکروسکوپی حاصل از نیروهای مضغی قابل توضیح است زیرا این تروماها موجب رمدلینگ دائم استخوان میشوند و در این
شرایط، BP در استخوان فک نسبت به سایر بخشهای بدن با غدظت بالاتری نفوذ میکند. ضرورت بازسازی و رمدلینگ استخوان در هنگام انجام هر گونه مداخله دنتوآلوئولار افزایش مییابد. بسته به دوز، روش و زمان مصرف دارو، این قابلیت ها ممکن است بطور جدی آسیب ببینند. در صورت افزودن اثر آنتی آنژیوژندک در پی مصرف برخی بیس- فسفونامیدها و نیز حضور مداوم میکروارگانیسم ها در دهان باید عامل ایجاد پوسیدگی و بیماری پریودنتال هستند، خطر ابتلا به عفونت در مناطق آسیب دیده بطور قابل ملاحظه ای افزایش مییابد. سپس، درد بروز مینماید و تخریب مخاط آلوئولار تشدید میشود و تحت تاثیر مجموعه این پدیده ها استخوان اکسپوز میشود.
در یک مطالعه با بررسی 468 ایمپلنت قرار داده شده در ١١۵ بیمار درمان شده با BP ، هیچ مدرکی مبنی بر بروز ONJ مشاهده نشد و تنها ٢ مورد شکست ایمپلنت گزارش شد. بنابراین میزان موفقیت مشابه با افرادی بود که BP دریافت نکرده بودند. طبق نتایج یک مطالعه، قرار دادن ایمپلنت و اسئواینتگریشن طی ٣ سال اول درمان با BP خوراکی، بدون حضور سایر بیماریها یا مصرف داروهای دیگر روش موافقی گزارش شد( ١٨). یک مطالعه گذشته نگر باید درمان ایمپلنت در 61 بیمار تحت درمان با BP خوراکی طی یک دوره متوسط 3.3 سال مورد ارزیابی قرار گرفت، در طول دوره پیگیری ( ٢2 - ١٢ ماه) موردی از ONJ مشاهده نشد و بر طبق معیار البرکسون میزان موفقیت 100% بود( ١٩ ).
توصیه های ویژه برای قرار دادن ایمپلنت در بیماران مبتلا به پوکی استخوان و تحت درمان با بیس فسفونات های خوراکی هر چذد که بیماران تحت درمان با BP خوراکی بر خلاف مصرف وریدی این دارو نیازمذد الزامات خاصی نمیباشند( ٢٠ )، اما قبل از شروع درمان با BP، بهتر است برخی اقدامات پیشگیرانه به منظور حفظ سلامت و بهداشت دهان رعایت شود. برای اطمینان از سلامت دندان و بافتهای پریودنتال در دکافی، لازم است روشهای بهداشت دهان به بیماران آموزش داده شود. در زمینه مفاهیم ارتودنسی مرتبط با مصرف این دارو شناخت کمی وجود دارد، اما با توجه به اثر BP در جلوگیری از تحلیل استخوان، مصرف این دارو میتواند حرکت دذدانها را طی درمانهای ارتودنسی کاهش دهد یا از آنها جلوگیری کند.
قبل از هر نوع عمل جراحی، شروع درمان با BP را باید آنجا که ممکن است به تعویق انداخت تا جراحات کاملآ التیام بیابند.
در مورد بیماران مبتلا به پوکی استخوان که از قبل درمان خوراکی با BP برای آنها شروع شده است:
- طی سه ماه اول درمان با BP، انجام هر گونه مداخله دندانپزشکی بدون خطر است.
- درمانهای غیر تهاجمی مانند پر کردن، درمان ریشه، برش، دبریدمان ریشه و … را می توان بدون اقدامات خاص انجام داد.
قبل از هر گونه پروسیجر تهاجمی مثل قرار دادن ایمپلنت، بیشتر محققان انجام مداخله را همراه با مصرف آنتی بیوتیک پروفیلاکسی با پنی سیلین یا مترونیدازول در ترکیب با یک کینولون (در صورت آلرژی به پنی سیلین) توصیه میکنند. کلیندامایسین به تنهایی توصیه
نمیشود زیرا در برابر Actynomices CEikenella corrodens و دیگر گونه های مشابه که اغلب ساکن حفره دهان هستند، بی اثر میباشند. همچنین شستشو با کلرهگزیدین 0.12% دو بار در روز به مدت ١۵ روز توصیه می شود.
– اگر طول دوره درمان بیمار کمتر از ٣ سال باشد، خطر کشیدن دندان یا عمل جراحی بنظر اندک است، اما بیمار باید به بیمار در مورد احتمال ONJ هشدار داد و از او رضایت نامه گرفت.
- استفاده از سایر داروهای ساپرس کننده سیستم ایمنی مانند استروئیدها، داروهای آنتی آنژیوژنیک، یا وجود همزمان بیماریهای سیستمیک مانند دیابت، خطر ONJ قبل از عمل جراحی را افزایش میدهد، هر چند طول دوره درمان کمتر از ٣ سال بوده باشد.
- طول دوره درمان بدش از ٣ سال با خطر بالاتر ONJ در مداخلات جراحی همراه است. با این حال، مطالعات نشان داده اند باید بیشتر موارد ONJ مرتبط با مصرف خوراکی BP در بیمارانی که بیش از ١٠ سال تحت درمان بوده اند، بروز میکند( 14،١٨ ).
| قبل از هر نوع عمل جراحی، شروع درمان با BP را باید آنجا که ممکن است به تعویق انداخت تا جراحات کاملآ التیام بیابند.
در مورد بیماران مبتلا به پوکی استخوان که از قبل درمان خوراکی با BP برای آنها شروع شده است: - طی سه ماه اول درمان با BP، انجام هر گونه مداخله دندانپزشکی بدون خطر است. - درمانهای غیر تهاجمی مانند پر کردن، درمان ریشه، برش، دبریدمان ریشه و … را می توان بدون اقدامات خاص انجام داد. - اگر طول دوره درمان بیمار کمتر از ٣ سال باشد، خطر کشیدن دندان یا عمل جراحی بنظر اندک است، اما بیمار باید به بیمار در مورد احتمال ONJ هشدار داد و از او رضایت نامه گرفت. - استفاده از سایر داروهای ساپرس کننده سیستم ایمنی یا وجود همزمان بیماریهای سیستمیک ، خطر ONJ قبل از عمل جراحی را افزایش میدهد. بیشتر موارد ONJ مرتبط با مصرف خوراکی BP در بیمارانی که بیش از ١٠ سال تحت درمان بوده اند، بروز میکند |
- طول دوره درمان بدش از ٣ سال با خطر بالاتر ONJ در مداخلات جراحی همراه است. با این حال، مطالعات نشان داده اند باید
امکان قطع درمان BP خوراکی در زمان ٣ - ٢ ماه قبل از مداخله و تا کامل شدن اسئواینتگریشن به نظر حرفه ای تجویز کننده دارو و براساس ارزیابی مزایا و مضرات قطع دارو بستگی دارد. از نظر نویسندگان مقاله حاضر، قطع دارو چندان مفید نیست، زیرا اثر BP بر استخوان برای سالها باقی میماند.
- اگر سطح CTX برابر یا بزرگتر از 150 pg/ml باشد، خطر ONJ مرتبط با اعمال جراحی بسیار ناچیز است.
- اگر سطح CTX کمتر از 150 pg/ml باشد، بهتر است عمل جراحی به تعویق انداخته شود تا قطع موقت دارو بررسی شود
و تعیین مجدد CTX پس از 4-6ماه تکرار شود. اگر همچنان پایین تر از مرحله قبل بود، باید بدون دارو ادامه داد و اندازه گیری ٣ ماه بعد تکرار شود.
با این حال، در مورد قابلیت پیشگیرانه CTX دانش کافی وجود ندارد و بنابراین استفاده از آن باید با احتیاط انجام گیرد و به بیمار هشدار داد و از او رضایت نامه گرفت.
نتیجه گیری
پوکی استخوان به عنوان منع کاربرد ایمپلنت دندانی محسوب نمیشود. مراحل قبل از شروع جراحی ایمپلنت در بیماران با پوکی استخوان نممبت به افراد بدون پوکی استخوان تفاوت ندارد. با این حال، بهداشت دهان و دندان مناسب قبل از انجام درمان اکیدآ توصیه میشود. گرچه خطر ONJ در افراد تحت درمان با BP بسیار بایین است، اما باید بیماران مطلع شوند و از آنها رضایتنامه ای باید حاوی این مورد خاص میباشد، گرفته شود.
جدول 1-مهم ترین عوامل خطرسازبروزاستئونکروزفک وشکستگی استخوان
١ ) عوامل خطرسازشدید – سن بالای 65 سال
- کمبود استروژن: منوپاز فیزیولوژیک زود هنگام یا ناشی از جراحی
- شکستگی قبلی ناشی از پوکی استخوان
- درمان با کوتیکواستروییدها
- بیماریهای اندوکرین: پرکاری تیرویید، پرکاری پاراتیرویید، کم کاری گنادها در مردها
- شکستگی ناشی از پوکی استخوان در خویشاوندان درجه یک
- وزن کم تواد، وزن کمتر از 40 kg یا BMI کمتر از kg/m2
٢) عوامل خطرسازمتوسط
– منوپاز فیزیولوژیک
- مصرف ناکافی کلسیم (کمتر از 500 -850 mg در روز بمدت طولانی
- کشیدن سیگار (بدش از ٢٠ عدد در روز)
- مصرف الکل
- بیماریهای استئوپنیک: گوارشی (سوء جذب، برداشت روده، بیماری التهابی روده، گاسترکتومی)، بیماری مزمن کبدی، پیوند
اعضا، آرتریت روماتویید، نارسایی مزمن کلیوی ، COPD ، دیابت.
- داروها: لیتیوم، diphenylhidantoine ، فنوباربیتال، L -تیروکسین، هپارین، ساپرس کننده های ایمنی ، مهار کننده های هورمونی
عوامل خطر ساز شکستگی
BMD متناسب با استئوپنی و استئوپروز سن بیش از 65 سال
شکستگی قبلی ناشی از پوکی استخوان
شکستگی ناشی از پوکی استخوان در خویشاوندان درجه یک وزن کم
افزایش خطر افتادگی: ضعف عضلانی، اختلال در راه رفتن یا تعادل یا حرکت
جدول ٢ . عوامل خطرساز بروز BP) ONJ: بیس فسفونات، ONJ :استثونکروز فک)
– نوع BP
– دوزاژ و زمان مصرف
عوامل سیستمیک :
-مصرف داروهای همراه: داروهای ساپرس کننده ایمنی، استروییدها، آنتی آنژیوژنیکها
– بیماریهای سیستمیک: دیابت، بیماریهای نقص ایمنی و غیره.
– کشیدن دندان
– جراحی دهان
– ترومای مخاط
عوامل موضعی :
– بیماری پریودنتال
– بهداشت نامطلوب دندان