نتیجه 5 سال مطالعه کوهورت گذشته نگر برای مقایسه افراد سیگاری و غیر سیگاری که تحت توانبخشی ایمپلنت ساپورت تمام قوس فکی با استفاده از روش All-on-4قرار گرفته اند
چکیده فارسی
هدف این مطالعه مقایسهی نتیجهی توانبخشی پروتز ثابت تمام قوس فکی با استفاده از روش All-on-4 در بیماران سیگاری و غیر سیگاری در طول 5 سال بود. در این مطالعهی کوهورت گذشتهنگر، 200 بیمار، 119 زن و 81 مرد، با میانگین سنی 53.7 سال شرکت کرده بودند (100 نفر سیگاری،100 نفر غیر سیگاری)؛ این بیماران در یک عمل جراحی فوری با 800 ایمپلنت درمان شده بودند. احتمال تجمعی بقا ایمپلنت (آزمون کاپالن- مایر و تست لوگ رنک) و باز جذب[1] استخوان حاشیهای (MBR) در طی 5 سال (آزمون من- ویتنی) بین دو گروه مقایسه شد. از آنالیز چندمتغیره برای بررسی شاخصهای بالقوه خطر برای MBR بالاتر از 2.8 میلیمتر در طی 5 سال استفاده شد. 9 بیمار (4.5%) در دورهی پیگیری شرکت نکردند. 4 بیمار، به خصوص یک بیمار غیر سیگاری (1 اپمپلنت) و سه بیمار سیگاری (7 ایمپلنت)، 8 ایمپلنت را از دست داده بودند که موجب احتمال تجمعی بقا 99% و 96.9% به ترتیب برای افراد غیرسیگاری و سیگاری (P=0.296) شد. MBR میانگین (انحراف معیار استاندارد) در طی 5 سال، در افراد غیر سیگاری و سیگاری به ترتیب 1.68 میلیمتر (0.76 میلیمتر) و 1.98 میلیمتر (1.02 میلیمتر) بود. سیگار کشیدن (نسبت شانس= 2.92) تنها شاخص خطر است که به طور قابلتوجهی با MBR>2.8 میلیمتر در آنالیز چند متغیره مرتبط بود. مصرف سیگار نباید یک منع مطلق مصرف برای توانبخشی فک بدون دندان از طریق روش All-on-4 باشد؛ با این حال عادت سیگار کشیدن ارتباط معناداری با MBR>2.8 میلیمتر داشت .
کلمات کلیدی: ایمپلنت دندان ، افراد سیگاری ، روش All-on-4 ؛ تمام قوس ، فک
Abstract
The aim of this study was to compare
the 5-year outcome of full-arch mandibular fixed
prosthetic rehabilitation using the All-on-4 concept in
smoking and nonsmoking patients. This retrospective
cohort study included 200 patients (n = 100 smokers,
n = 100 nonsmokers), 119 women and 81 men, with
an average age of 53.7 years, rehabilitated in immediate
function with 800 implants. Implant cumulative
survival rate estimation (Kaplan-Meier with logrank
test) and marginal bone resorption (MBR) at 5
years (Mann-Whitney test) were compared between
both groups. Multivariable analysis was used to
investigate potential risk indicators for MBR ≥ 2.8
mm at 5 years. Nine patients (4.5%) were lost to
follow-up. Four patients lost eight implants, specifically
one nonsmoking patient (n = 1 implant) and
three smoking patients (n = 7 implants), resulting in
a cumulative survival rate estimation of 99.0% and
96.9% for nonsmokers and smokers, respectively (P
= 0.296). The average (standard deviation) MBR at
5 years was 1.68 mm (0.76 mm) and 1.98 mm (1.02
mm) for nonsmokers and smokers, respectively (P =
0.045). Smoking (odds ratio = 2.92) was the only risk
indicator significantly associated with MBR ≥ 2.8 mm
in multivariable analysis. Smoking should not be an
absolute contraindication for rehabilitation of the
edentulous mandible through the All-on-4 concept;
however, smoking habits were significantly associated
with MBR ≥ 2.8 mm.
Keywords: dental implant; smoker; All-on-4; full-arch;
mandible.
مقدمه
سیگار کشیدن با ابتلا به انواع سرطانهای مختلف، بیماری قلبی و بیماری انسداد ریوی مزمن مرتبط است و علت اصلی مرگومیر زودهنگام و بیماری در دنیای غرب (وزارت بهداشت و خدمات انسانی ایالات متحده آمریکا) میباشد. پیامدهای بهداشتی سیگار کشیدن توسط یک جراح عمومی گزارش میَشود. مصرف سیگار قبلا گزارش شده است که تاثیر مخربی بر بافت اولیهی استخوان اطراف ایمپلنتها دارد؛ همچنین از بین رفتن استخوان حاشیهای، شکافها و بافت فیبری اطراف ایمپلنتها در ایمپلنتهایی که از افراد سیگاری گرفته شده است؛ همراه با کاهش قابلتوجه در درصد تماس استخوان با ایمپلنت در مقایسه با افراد غیرسیگاری دیده میشود. علاوه بر این، چندین نشریه سیگار کشیدن را به عنوان عامل خطری برای موفقیت ایمپلنتهای دندانی صرفنظر از نوع بارگذاری آن (بارگذاری با تاخیر یا فوری) در نظر گرفتهاند. یک مطالعهی کوهورت گذشتهنگر چند مرکزی عملی 5 ساله بر روی 1178 فرد غیر سیگاری و 549 فرد سیگاری انجام شد و تاثیر سیگار کشیدن را بر روی میزان بقا ایمپلنتهای دندانی بررسی کرد؛ زمانی که میزان شکست طی 5 سال از بارگذاری ایمپلنتها در نظر گرفته شد؛ خرابی ایمپلنت در افراد سیگاری در مقایسه با افراد غیر سیگاری به طور قابلتوجهی بیشتر بود. بررسیهای سیستماتیک قبلی و متا آنالیز، تاثیر سیگار کشیدن را بر روی میزان بقا ایمپلنتهای دندانی بررسی کردند و نتیجه گرفتند که کاشت ایمپلنت در افراد سیگاری با نسبت خطرمعنادار شکست ایمپلنت (نسبت خطر= 2.2) و از بین رفتن استخوان حاشیهای با میانگین تفاوت 0.32 میلیمتر به نفع افراد غیرسیگاری، به طور قابلتوجهی بر میزان شکست ایمپلنت تاثیر میگذارد. نتایج حاصل از یک مطالعهی گذشتهنگر در درازمدت از بین رفتن بیشتر استخوان حاشیهای را در افراد سیگاری فعلی و سابق در مقایسه با افراد غیرسیگاری در تمام فواصل زمانی مورد بررسی، نشان داد: در طول سال اول کاشت ایمپلنت، بین سال اول و پنجم و از سال ششم تا انتهای دورهی پیگیری (تا 14 سال). با این حال، متون موجود متناقض هستند. تعدادی از نشریات گزارش کردند که هیچ تفاوت معناداری بین افراد سیگاری و غیرسیگاری در پارامترهای بالینی، شکست ایمپلنت یا سطح ایمپلنت (تنها ایمپلنتهایی که سطح آنها ماشینکاری شده است؛ تحت تاثیر قرار گرفتند) وجود ندارد. یک مطالعهی کوهورت گذشتهنگر بر روی 64 بیمار با دورهی پیگیری متوسط 6 ساله، میزان بقا و از بین رفتن استخوان حاشیهای ایمپلنتهای دندانی تک دندان را بین افرادی که قبلا سیگار کشیده بودند و یا هم اکنون سیگار میکشند و افراد غیرسیگاری مقایسه نمود و گزارش کرد که هیچ تفاوتی در بقا ایمپلنت بین گروهها وجود ندارد. یکی دیگر از مطالعات گذشتهنگر، شاخصهای خطر مرتبط با میزان بقا 940 ایمپلنت دندانی را بررسی کرد و نشان داد که سیگار کشیدن بر میزان بقای ایمپلنت تاثیر نمیگذارد و هیچ تفاوت معناداری بین منحنیهای بقا افراد سیگاری در مقایسه با افراد غیرسیگاری وجود ندارد. علاوه بر این، یک مطالعهی گذشتهنگر که میزان بقای ایمپلنتهای دندانی را در درازمدت بین افراد سیگاری و غیرسیگاری در دو گروه جداگانه (یک گروه تنها از ایمپلنتهای سطح صاف و گروهی دیگر از ایمپلنتهایی که سطح آن اکسید شده بود؛ استفاده کردند) بررسی کرده بود؛ نتایج متفاوتی را گزارش کرد: در ایمپلنتهای سطح صاف، سیگار کشیدن به طور قابلتوجهی بر میزان شکست (نسبت خطر= 3.1) تاثیر گذاشته بود؛ در حالی که سیگار کشیدن تاثیر قابلتوجهی بر میزان بقای ایمپلنتهایی که سطح آنها اکسید شده بود؛ نداشت.
با این حال، در مطالعات فوقالذکر، چندین مشکل در روش تحقیق وجود داشت که منجر به تعصب بالقوه در محاسبات میشود. این مشکلات عبارتند از: تعصب آماری به دلیل استفاده از ایمپلنت به عنوان واحد آنالیز که موجب تخمین بیش از حد بالقوه میشود؛ تنها استفاده از تجزیهوتحلیل دو متغیره و حذف متغیرهای مخدوشکنندهی بالقوه و یا رقابت شاخصهای خطر؛ در برگرفتن متغیرهای قابلتوجه در مدل چند متغیره؛ استفاده از خطر نسبی در طراحی یک مطالعهی گذشتهنگر، سوگیری در مطالعه به دلیل حذف بیماران با سابقهی بیماری سیستمیک، اندازهی کوچک نمونه در یکی از گروهها، تحلیل رفتن نمونهها به طوری که کمتر از 32 درصد از بیماران، دورهی پیگیری را تکمیل کردند و در برگرفتن نتایج چندین گزارش با دورهی پیگیری کمتر از 5 سال در مطالعات متا آنالیز که سوالاتی را در مورد اعتبار مشاهدات 5 ساله یا طولانیتر ایجاد میکند.
استفاده از توانبخشی حمایتی ایمپلنت پروتز مزایای متعددی برای بیماران دارد؛ از جملهی این مزایا عبارتند از :
مزایای روحی و کاهش هزینههای بالقوه. گزارشهای قبلی نشان دادهاند که روش All-on-4 برای توانبخشی فکهای بیدندان، یک جایگزین درمانی مناسب برای توانبخشی پروتز ثابت فک بدون دندان است که نتایج خوبی در دراز مدت دارد. مطالعات اخیر در زمینهی توانبخشی فک بدون دندان با استفاده از روش All-on-4، بروز بالاتر شکست ایمپلنت و از بین رفتن بیش از 2.8 میلیمتر از استخوان حاشیهای را در طی 5 سال در بیماران سیگاری ثبت کردند. با این وجود، مطالعاتی که به طور مستقیم اثر سیگار کشیدن را بر روی نتیجهی توانبخشی بیماران از طریق کاشت فوری ایمپلنت (5 سال یا بیشتر) بررسی میکنند؛ نادر هستند.
هدف این گزارش، مقایسهی نتیجهی کاشت ایمپلنت با توجه به عملکرد فوری توانبخشی فک بدون دندان با استفاده از روش All-on-4 در افراد سیگاری و غیرسیگاری، بعد از 5 سال بود.
مواد و روشها
این مطالعهی گذشتهنگر در کلینیک Malo Clinic Lisbon (یک کلینیک خصوصی در پرتغال) انجام شد و توسط یک کمیتهی اخلاقی مستقل (کمیتهی اخلاقی بهداشت، شمارهی مجوز 001/2010) تایید شد.
بیمارانی که در این مطالعه شرکت کرده بودند به توانبخشی پروتز ثابت تمام قوس فکی از طریق ایمپلنتهای دندانی که با استفاده از پروتکل عملکرد فوری کاشته شد؛ نیاز داشتند. بیمارانی که در طی عمل جراحی یک مرحلهای یا دو مرحلهای، ایمپلنتهای دندانی را دریافت کرده بودند و بیمارانی که در محل ایمپلنت تحت جراحی پیوند استخوان قرار گرفته بودند؛ از مطالعه حذف شدند. بین ژانویهی 2003 تا دسامبر 2006، 434 بیمار تحت توانبخشی پروتزهای دندانی ثابت با ساپورت ایمپلنت برای بازسازی کامل فک از طریق روش All-on-4 قرار گرفته بودند (شرکت Nobel Biocare، گوتنبرگ، سوئد): 100 بیمار دارای عادت سیگار کشیدن (هر نوع سیگاری) و 334 بیمار غیرسیگاری بودند. 100 نفر از بیمارانی که سیگار نمیکشیدند؛ به طور تصادفی برای ورود به مطالعه با استفاده از یک ژنراتور توالی تصادفی انتخاب شدند. بیماران از طریق پروندههای پزشکی آنها شناسایی شده بودند.
محاسبه اندازه نمونه
محاسبهی تغییر قابل تشخیص ناشی از اندازهی نمونه با استفاده از یک برنامهی نرمافزاری (محاسبهی قدرت و اندازهی نمونه، نسخهی 3.0.34، Dupont WD and Plummer WD Jr، گروه آمار زیستی، دانشگاه وندربیلت، Nashville, TN، ایالات متحده آمریکا) انجام شد. با توجه به این مطالعه 100 بیمار با عادت سیگار کشیدن و 100 بیمار کنترل (بدون عادت سیگار کشیدن)، با احتمال 25% سیگار کشیدن در میان بیماران گروه کنترل و دورهی پیگیری 5 ساله و تعداد برنامهریزیشدهی بیماران و کنترلها، نسبت شانس واقعی (OR) بین 0.33 و 2.33 را برای بیماری در افراد سیگاری در مقایسه با افراد غیرسیگاری با قدرت 0.8 و احتمال خطای 0.05 نوع 1 مرتبط با آزمون فرضیهی صفر نشان دادند.
برنامهریزی مراحل درمان
سوابق پزشکی تمام بیماران مورد بررسی قرار گرفت. یک مشاهدهی بالینی برای برنامهریزی مراحل جراحی و کاشت پروتز همراه با آزمایشات رادیوگرافی از طریق ارتو پانتوموگرافی (از این روش به منظور ارزیابی ارتفاع استخوان استفاده میشود) و اسکن توموگرافی کامپیوتری (به منظور ارزیابی حجم استخوان و ساختارهای آناتومی برجسته برای مفهوم عصب دندان در پروتکل) انجام شد.
پروتکل جراحی
روشهای جراحی و نصب پروتز در مقالات منتشر شدهی قبلی (15، 16) شرح داده شده است. به طور خلاصه، عمل جراحی بر روی بیمارانی که با استفاده از کلرایدرات آرتیکین (72 میلیگرم/ 1.8 میلیلیتر) و اپینفرین (0.018 میلیگرم/ 1.8 میلیلیتر) و آرتینیبسا 2% با رقت 1:100000 (، آزمایشگاه Inibsa، بارسلونا، اسپانیا) تحت بیحسی موضعی قرار گرفته بودند؛ انجام شد. قبل از عمل جراحی، دیازپام (والیوم 10میلیگرم،Roche Amadora، پرتغال) به بیماران تزریق شد. تزریق آنتیبیوتیکها 1 ساعت قبل از عمل جراحی و سپس به مدت 6 روز به صورت روزانه (آموکسی سیلین 875 میلیگرم و اسید کلاوولانیک 125 میلیگرم، Labesfal، Campo de Besteiros، پرتغال) انجام شد. کورتیکواستروئیدها به صورت روزانه و با روند کاهشی (15 میلیگرم در روز جراحی تا 5 میلیگرم در روز چهارم) (پردنیزون 5 میلی گرم، متی کورتن، شرکت Schering-Plough Farma، شهر Agualva-Cacem، پرتغال) به بیمار داده شد. داروهای ضد التهاب (ایبوپروفن600 میلیگرم، شرکت Ratiopharm، شهر Carnaxide، پرتغال) از روز چهارم بعد از عمل جراحی به مدت 4 روز به بیمار داده شدند. داروهای مسکن (کلونیکسین 300 میلیگرم، کلونیکس، شرکت Janssen-Cilag Farmaceutica، شهر Barcarena، پرتغال) در روز جراحی به بیماران تزریق شد و تنها زمانی که بیمار احساس درد میکرد؛ از این داروها استفاده شد. داروهای ضد اسید معده (امپرازول 20 میلیگرم، شرکت AstraZeneca، لیبسون، پرتغال) در روز جراحی و به صورت روزانه تا 6 روز بعد از عمل جراحی به بیماران داده شد.
کاشت ایمپلنت (سیستم Branemark System Mk III و Mk IV و NobelSpeedy، Nobel Biocare) بر اساس روشهای استاندارد انجام شد. استثناء، استفاده از روشهای آمادهسازی قبل از عمل بود تا گشتاور نهایی بیش از N/cm 32 را قبل از نصب ایمپلنت نهایی تضمین کند. دو ایمپلنت قدامیتر بر اساس جهت مشخصشده توسط آناتومی فک نصب شدند. دو ایمپلنت خلفی (یک ایمپلنت در هر گوشهی دهان) در قسمت جلویی سوراخ چانهای با یک شیب دیستال بین 30 و 45 درجه نسبت به پلان اکلوزال با هدف ایجاد تکیهگاه خوب برای ایمپلنت، فاصلهی بین ایمپلنتهای بزرگ و پایههای کوتاه، نصب شدند.
ایمپلنتها در سطح استخوان قرار داشتند. هر زمانی که امکانپذیر بود؛ تکیهگاه بای کورتیکال ایجاد شد. بافت نرم برداشته شد و با استفاده از 3-0 نخ بخیهی غیر قابل جذب (Silkam, B. Braun Surgical SA, Rubi اسپانیا) دوباره در موقعیت خود بخیه زده شد. انتخاب اباتمنت بر اساس استفاده از اباتمنتهای چند واحدی قدرتمند (Nobel Biocare) برای ایمپلنتهای قدامی و اباتمنتهای زاویهدار 30 درجه برای ایمپلنتهای خلفی انجام شد. زمانی که تغییر بیشتر زاویه در ایمپلنتهای قدامی به دلیل آناتومی فک ضروری بود؛ از اباتمنتهای 17 درجه استفاده شد. انتخاب خاص اباتمنتها اجازه میدهد پروتزهای دندانی ثابت در حالت منفعل باقی بمانند؛ پروتزهای ثابت دندانی با ضخامت قابل قبول حفظ میشوند و دارای سوراخهای دسترسی به پیچ پروتز هستند که بر روی وجه اکلوزال یا زبانی پروتزهای ثابت دندانی ظاهر میشوند.
به بیماران آگاهی داده شد که 48 ساعت اول بعد از عمل، ناحیهی جراحی را سرد و تحت فشار کم نگه دارند و توصیه میشود در طول این دوره، فقط غذاهای نرم و سرد مصرف شود.
پروتکل پروتز موقت فوری
رزین آکریلیک با چگالی بالا (PalaXpress Ultra; شرکت Heraeus Kulzer GmbH؛ شهر هاناو؛ آلمان) برای پروتزهای دندانی ثابت همراه با سیلندرهای تیتانیومی (Nobel Biocare) در آزمایشگاه دندانپزشکی ساخته شد و پروتزهای موقتی همان روز نصب شدند (200 پروتز موقت ). طرح اکلوزالی برای پروتزهای موقتی مخصوص تماسهای اکلوزال قدامی و هدایت رویش دندان کانین (نیش) در طول حرکات جانبی بکار گرفته شد. در پروتزهای موقت، موقعیت سوراخهای دسترسی به پیچ برای ایمپلنتهای قدامی معمولا در سطح دندان آسیای کوچک دوم بود. پروتزهای موقت حداقل 10 دندان داشتند. شکل 5-1، مراحل جراحی و پروتکلهای نصب فوری پروتزهای موقت را طی توانبخشی تمام قوس فکی با استفاده از روش All-on-4 (Nobel Biocare) نشان میدهد.
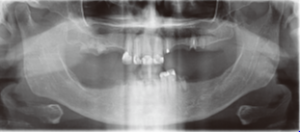 شکل 1. ارتو پانتوموگرافی قبل از عمل جراحی
شکل 1. ارتو پانتوموگرافی قبل از عمل جراحی
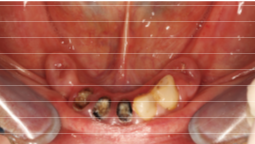
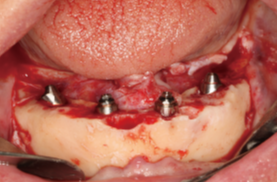
شکل 3. عکس از فک قبل از عمل جراحی و بعد از نصب دو ایمپلنت جلویی در موقعیت محوری و دو ایمپلنت عقبی که به صورت دیستال برای حمایت از توانبخشی پروتز ثابت تمام قوس فکی با استفاده از روش All-on-4 کج شده بودند.
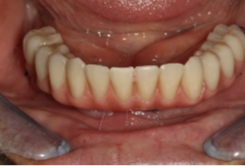
شکل 4. پروتزهای دندانی ثابت تمام قوس فکی که در روز جراحی برای رسیدن به عملکرد فوری به چهار ایمپلنت متصل شدند.
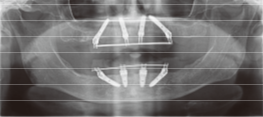
شکل 5. ارتو پانتوموگرافی بعد از بعد از توانبخشی فک از طریق روش All-on-4
پروتکل پروتز نهایی
معمولا 6 ماه بعد از جراحی، پروتزهای دندانی ثابت نهایی که با پیچ نگه داشته شده بودند؛ به بیماران تحویل داده میشد. بر اساس اولویتهای بیمار، پروتزهای نهایی عبارت بودند از: پروتزهای دندانی ثابت با ساپورت ایمپلنت متال سرامیک با یک چارچوب تیتانیومی و تاجهای سرامیکی (چارچوب Procera titanium، تاجهای Procera، سرامیکهای Nobel Rondo، Nobel Biocare) یا پروتزهای دندانی ثابت با ساپورت ایمپلنت متال سرامیکی و چارچوب تیتانیومی (چارچوب Procera titanium؛ Nobel Biocare) و پروتز دندانی با رزین آکریلیک (Heraeus Kulzer GmbH). طرح اکلوزالی ترجیحی برای پروتزهای نهایی، از الگوی دندان درآوردن طبیعی تقلید میکرد.
مراقبت و پیگیری بعد از عمل جراحی
به بیماران گفته شد، 4 ماه اول پس از عمل جراحی از رژیم غذایی نرم استفاده کنند. ده روز بعد از جراحی، پروتزهای موقت برداشته شدند و بهداشت و پایداری ایمپلنت (تحرک بالینی و حمایت با فشار انگشت) مورد ارزیابی قرار گرفت. بعد از اجرای پروتکل اولیه، اکلوزال مجددا بررسی شد و پس از 2 و 4 ماه دوباره همین کار تکرار شد. به طور معمول، بعد از حدودا 4 ماه، پروتزهای موقت دوباره برداشته شدند؛ تمیز (با استفاده از پودر Air-Flow؛ EMS، Nyon، سوئیس) و ضدعفونی شدند (با استفاده از کلروهیدروکسید 0.2%؛ Elugel؛ آزمایشگاه Pierre Fabre Dermo-Cosmetique؛ منطقهی لیسبوا؛ پرتغال)؛ تکیهگاه و حمایت ایمپلنتها (تحرک بالینی) و میزان درد بررسی شد. بیماران در 6 ماه بعد از عمل جراحی، 1 سال بعد و هر 6 ماه پس از آن، معاینه شدند.
سنجش نتایج درمان
سنجش اولیهی نتیجه، شامل ارزیابی بقای ایمپلنت بر اساس عملکرد آن و استفاده از بیماران به عنوان واحد آنالیز بود (صرف نظر از سه ایمپلنتی که عملکرد خود را حفظ کردهاند، اولین شکست ایمپلنت در بیمار را میتوان نادیده گرفت). بقای ایمپلنت بر اساس عملکرد آنها و با اجرای معیارهای زیر مورد ارزیابی قرار گرفت: ایمپلنت عملکرد خود را به عنوان تکیهگاهی برای ترمیم دندانها اجرا کند؛ ثبات بالینی، هیچ گونه نشانهای از عفونت پایدار که میتواند نتیجهی توانبخشی را به خطر بیاندازد، وجود نداشته باشد؛ نبود ناحیهی پرتو گذران در اطراف ایمپلنتها؛ نتایج زیبایی شناختی خوبی را برای توانبخشی نشان دهد و بیمار بدون احساس ناراحتی بتواند کارهای خود را انجام دهد. تمام ایمپلنتهایی که برداشته شده بودند؛ به عنوان ایمپلنتهای شکسته طبقهبندی شدند.
سنجش ثانویهی نتایج درمان، شامل ارزیابی MBR بود که بعد از 5 سال بر روی بیماران به عنوان واحد آنالیز انجام شد. از یک بست رادیوگرافیک معمولی (superbite؛ Hawe Neos؛ Bioggio؛ سوئیس) استفاده شد و موقعیت آن به صورت دستی بر اساس وضعیت ارتوگناتیک (جراحی اصلاح فک) فیلم تنظیم شد. یک برآوردگر نتیجه، تمام رادیوگرافهای بدست آمده از ایمپلنت را مورد بررسی قرار داد. هر یک از رادیوگرافهای پری اپیکال در 300 dpi توسط یک اسکنر (دستگاه اسکنر HP Scanjet 4890؛ HP Portugal, Pa?o de Arcos؛ پرتغال) اسکن شدند و MBR توسط نرمافزار آنالیز تصویر (نرمافزار image J، نسخهی 1.40 g برای ویندوز؛ موسسهی بینالمللی سلامت؛ Bethesda؛ ایالات متحده آمریکا) مورد ارزیابی قرار گرفت. نقطهی مرجع برای خواندن، پایهی ایمپلنت (رابط افقی بین ایمپلنت و اباتمنت) بود و سطح استخوان حاشیهای ارزیابی شد و به عنوان راسیترین سطح تماس بین استخوان و ایمپلنت تعریف شد. تفاوت سطح استخوان حاشیهای در سال پنجم و ارزیابیهای اولیه به عنوان MBR تعریف شد. اندازهگیریها در نواحی میانی و دیستال انجام شده بود و مقادیر میانگین محاسبه شد. رادیوگرافها با استفاده از قطر پایهی ایمپلنت کالیبره شدند و برای ارزیابی بر اساس تمیزی رزوههای ایمپلنت پذیرفته یا رد شدند؛ یک رزوهی تمیز، برندگی و جهت قائم نور رادیوگراف به سوی محور ایمپلنت را تضمین میکرد. عوارض بیولوژیکی مورد بررسی، آسیب اطراف ایمپلنت ، ترشح چرک و تولید فیستول بودند.
تجزیه وتحلیل آماری
از آمارهای توصیفی برای توصیف کردن نمونه با توجه به متغیرهای جمعیتشناختی، بروز عوارض بیولوژیکی و وضعیت سیستمیک بیماران در هر دو گروه استفاده شد. میزان بقای ایمپلنت (از بیمار به عنوان واحد آنالیز استفاده شد و وقوع اولین شکست ایمپلنت در نظر گرفته شد) با استفاده از برآوردگر محدودهی محصول کاپالن- مایر توسط مقایسهی منحنیهای بقا بین دو گروه از طریق تست لوگ رنک محاسبه شد. از بین رفتن استخوان حاشیهای بین دو گروه با استفاده از آزمون من- ویتنی و بعد از ارزیابی نرمال بودن متغیرها از طریق آزمون Kolmogorov-Smirnov مقایسه شد.
با توجه به متغیرهای نتیجه مانند MBR>2.8 mm ، مطالعهی حاضر از مدل رگرسیون لجستیک برای تخمین ORs و فاصلهی اطمینان 95% برای متغیرهای توضیحی بالقوه استفاده کرد. مقدار قطعی 2.8 میلیمتر در طول 5 سال فرض شد. این مقدار بر اساس ترمیم اولیهی استخوان تا 0.2 میلیمتر در سال اول برای ایمپلنتهای فوری و همچنین میانگین سالیانهی از بین رفتن کمتر از 0.2 میلیمتر از استخوان حاشیهای توجیه شد. مطالعهی حاضر از آنالیزهای چند متغیره برای شناسایی متغیرهای کمکی مرتبط با MBR >2.8 mm، مانند سن، جنسیت، وضعیت سیستمیک، سابقهی التهاب لثه ، عوارض بیولوژیکی و وضعیت سیگار کشیدن استفاده کرد. متغیرهای کمکی به طور قابلتوجهی با نتیجهی آنالیز چند متغیره (P < 0.20) که به مدل رگرسیون لجستیک چند متغیره وارد شدند؛ مرتبط بودند. سطح معناداری 0.05 بود. آنالیزهای آماری با استفاده از بستهی آماری برای علوم اجتماعی (IMB SPSS؛ نسخهی 17.0، Armonk، نیویورک، ایالات متحده آمریکا) انجام شد.
نتایج
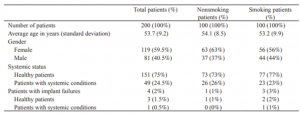
در این مطالعه، 200 بیمار (119 زن و 81 مرد) با محدودهی سنی 23-80 سال (میانگین= 53.7 سال) شرکت کرده بودند. وضعیت بیماران به مدت 5 سال زیر نظر گرفته شد. بیماران بر اساس وضعیت سیگار کشیدن خود به دو گروه مجزا تقسیم شدند: بیماران سیگاری (تعداد= 100 بیمار) و غیر سیگاری (تعداد= 100 بیمار). 49 بیمار مبتلا به بیماریهای سیستمیک وجود داشت (افراد سیگاری: 23 بیمار با 92 ایمپلنت؛ افراد غیرسیگاری: 26 بیمار با 104 ایمپلنت؛ جدول 1).
جدول 1. مشخصات هر دو گروه تحت مطالعه
در مجموع 800 ایمپلنت با سطح اکسید شده (سیستم Branemark؛ NobelSpeedy, Nobel Biocare) نصب شده بود: 282 ایمپلنت Mklll (174 ایمپلنت در بیماران غیر سیگاری، و 108 ایمپلنت در بیماران سیگاری)، 221 ایمپلنت MkIV (125 ایمپلنت در بیماران غیرسیگاری و 96 ایمپلنت در بیماران سیگاری) و 296 ایمپلنت NobelSpeedy (101 ایمپلنت در بیماران غیرسیگاری و 196 ایمپلنت در افراد سیگاری، جدول 2).
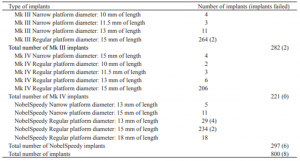
جدول 2. ایمپلنتهای دندانی متصل به ایمپلنتهای خارجی بر اساس نوع، قطر و طول ایمپلنت
جدول 3. تخمین تجمعی بقای ایمپلنت 5 سال بعد از توانبخشی فک با استفاده از روش All-on-4 بر روی بیمار به
عنوان واحد آنالیز (تخمینزننده محصول کاپالن- مایر)
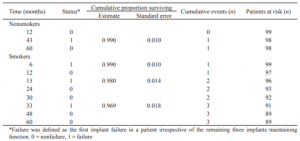
9 بیمار (4.5%) در دورهی پیگیری شرکت نکردند: 1 نفر از گروه بیماران غیرسیگاری و 7 نفر از گروه بیماران سیگاری غیر قابل دسترس بودند و 1 نفر از گروه بیماران سیگاری به دلایل غیرمرتبط با نصب ایمپلنت فوت کرده بود. در مجموع، 8 ایمپلنت در 4 بیمار شکسته شد (1 نفر در گروه بیماران غیرسیگاری؛ 2 نفر در گروه بیماران سیگاری و 1 بیمار مبتلا به بیماریهای سیستمیک در گروه سیگاریها، جدول 1)؛ بقای عمومی ایمپلنت بعد از 5 سال، 98% و میزان تجمعی بقای ایمپلنت برای بیماران غیرسیگاری 99% و برای بیماران سیگاری 96.9% (P=0.296، جدول 3، شکل 6) بود. بیماران غیرسیگاری بعد از 43 ماه پیگیری به دلیل آسیب اطراف ایمپلنت، یک ایمپلنت (ایمپلنت محوری) را از دست داده بودند. پروتزهای دندانی ثابت با سه ایمپلنت باقیمانده حمایت شدند و ایمپلنت جدید بعد از 7 ماه بدون عوارض بیشتر نصب شد.
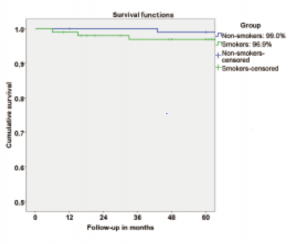
شکل 6. تخمین تجمعی بقای ایمپلنت (کاپالن- مایر) برای افراد غیر سیگاری و سیگاری با استفاده از بیماران به عنوان واحد آنالیز (اولین شکست ایمپلنت به عنوان یک واقعه سانسور شده بدون در نظر گرفتن سایر ایمپلنتهایی که عملکرد خود را حفظ میکنند؛ در نظر گرفته شد).
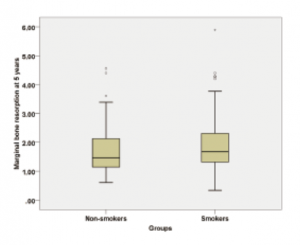
شکل 7. جعبهها وسعت از بین رفتن استخوان حاشیهای بر حسب میلیمتر را در طی 5 سال در هر دو گروه نشان میدهند. خط افقی سیاهرنگ حد میانه (50 درصد از موارد) را نشان میدهد؛ در حالی که حاشیههای پایینتر و بالاتر جعبه به ترتیب درصد 25 و 75 را نشان میدهند.
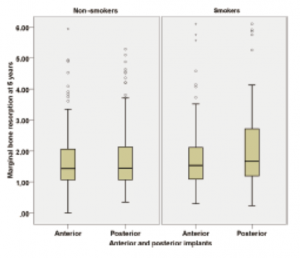
شکل 8. جعبهها وسعت از بین رفتن استخوان حاشیهای بر حسب میلیمتر را در طی 5 سال در هر دو گروه بر اساس موقعیت ایمپلنت: ایمپلنتهای جلویی (ایمپلنتهای محوری) و ایمپلنتهای عقبی (ایمپلنتهای کج شده) نشان میدهند.
1 بیمار (سیگاری) تمام 4 ایمپلنت (دو ایمپلنت را بعد از 15 ماه و دو ایمپلنت را بعد از 41 ماه) و پروتزهای دندانی ثابت مربوط به آنها را به دلیل از دست رفتن یکپارچگی ایمپلنتها، از دست داده بود. 3 ایمپلنت جدید نصب شد و پروتزهای دندانی ثابت نهایی با ایمپلنتهای جدید حمایت شدند. بیمار دوم (سیگاری) 2 ایمپلنت (دو ایمپلنت محوری) را بعد از 6 ماه به دلیل از دست دادن یکپارچگی آنها از دست داد. پروتزهای دندانی ثابت عملکرد خود را حفظ کرده بودند و با دو ایمپلنت باقیمانده و دو ایمپلنت جدید که نصب شده بودند؛ ساپورت شدند و 8 ماه بعد بدون عوارض دیگر بارگذاری شدند. سومین بیمار (سیگاری) بعد از 33 ماه یک ایمپلنت را از دست داد: ایمپلنت از دست دادن پیشروندهی استخوان حاشیهای، پاکتهای اطراف ایمپلنت با اندازهی بیش از 6 میلیمتر و ترشح چرک[19] را در یازدهمین ماه پیگیری نشان داد و برداشته شد. پروتزهای دندانی ثابت توسط 3 ایمپلنت باقیمانده حمایت شدند و یک ایمپلنت جدید بعد از 1 سال بدون ثبت عوارض دیگر نصب شد. MBR میانگین (انحراف معیار استاندارد) بعد از 5 سال پیگیری، به ترتیب برای بیماران غیرسیگاری 1.68 میلیمتر (0.76 میلیمتر) و برای بیماران سیگاری 1.98 میلیمتر (1.02 میلیمتر) بود (شکل 7). تفاوت بین هر دو گروه معنادار بود (P = 0.045).
MBR میانگین (انحراف معیار استاندارد) پس از 5 سال پیگیری برای ایمپلنت قدامی و خلفی به ترتیب 1.66 میلیمتر (0.94 میلیمتر) و 1.71 میلیمتر (0.78 میلیمتر) و برای بیماران غیرسیگاری 1.71 میلیمتر (0.78 میلیمتر) و برای بیماران سیگاری 1.85 میلیمتر (1.28 میلیمتر) و 2.11 میلیمتر (1.37 میلیمتر) بود (شکل 8).
عوارض بیولوژیکی در 11 بیمار غیرسیگاری و 13 بیمار سیگاری (در مجموع 24 بیمار) ثبت شد. در طول اولین سال پیگیری، 6 بیمار (4 بیمار با 4 ایمپلنت که سیگاری بودند و 2 بیمار غیرسیگاری با 3 ایمپلنت) دچار عفونت ایمپلنت شدند (با افزایش عمق پاکت پریودنتال به بیش از 4 میلیمتر و ترشح چرک) که تمام این عفونتها از طریق درمانهای غیرجراحی (شامل مقیاسگذاری ایمپلنت و تزریق آنتیبیوتیکها) رفع شدند؛ به جز یک ایمپلنت (در بیماری که سیگاری بود) که وضعیت خودش را تا زمان حذف پس از 33 ماه پیگیری حفظ کرد. 18 بیمار دیگر (9 بیمار با 11 ایمپلنت که سیگاری بودند و 9 بیمار غیرسیگاری با 7 ایمپلنت) آسیب اطراف ایمپلنت را نشان دادند (با افزایش عمق پاکت پریودنتال به بیش از 4 میلیمتر، MBR و از بین رفتن سطح اتصال همزمان)؛ تمام آسیبها بعد از سال اول پیگیری رخ میدهد.
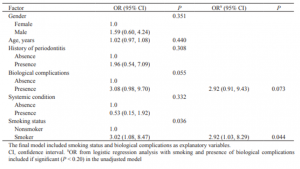
جدول 4. آنالیز چند متغیرهی متغیرهای مربوط به از بین رفتن بیش از 2.8 میلیمتر از استخوان حاشیهای در طی 5 سال
در گروه بیماران سیگاری، عفونت در 3 بیمار با 4 ایمپلنت از طریق درمانهای غیر جراحی و در 6 بیمار با 7 ایمپلنت (علیرغم عمل جراحی برای ضدعفونی کردن ایمپلنت، برداشتن بافت گرانولوماتوز و ساختارها) توسط ایمپلنتهایی با وضعیت عملکردی ثابت، برطرف شد. در گروه بیماران غیرسیگاری، عفونت در 5 بیمار از طریق درمانهای غیر جراحی و در 2 بیمار (از طریق عمل جراحی) توسط ایمپلنتهایی با وضعیت عملکردی ثابت، برطرف شد.
با توجه به شاخصهای خطا برای MBR > 2.8 mm، متغیرهای موجود در مدل چند متغیره با توجه به اهمیت آماری (P < 0.20)، برای آنالیزهای تکمتغیرهی یکنواخت انتخاب شدند (جدول 4) که متغیرهای زیر را تا جایی که با MBR > 2.8 mm مرتبط هستند؛ شناسایی کردند: وضعیت سیگار کشیدن (P < 0.036) و وجود عوارض بیولوژیک (P < 0.055). در مدل رگرسیون لجستیک چند متغیره بعد از کنترل عوارض بیولوژیکی، سیگار کشیدن به طور معناداری باMBR > 2.8 mm مرتبط باقی ماند.
بحث
نتایج ثبتشده در این مطالعه، بازده موفق 5 سالهی توانبخشی پروتز تمام قوس فکی از طریق روش All-on-4 را در بیماران سیگاری و غیرسیگاری نشان دادند. احتمال تجمعی بقا ایمپلنتها در محدودهی 95.3% و 96.2% که در این مطالعه ارزیابی شد؛ با مطالعات قبلی پیرامون توانبخشی فکهای بدون دندان با استفاده از همین روش قابلمقایسه است.
علیرغم میزان بالاتر شکست ایمپلنت که در این مطالعه برای افراد سیگاری در مقایسه با افراد غیرسیگاری ثبت شد؛ تفاوت بین منحنیهای بقا برای هر دو گروه معنیدار نبود. مطالعات اندکی، اثر عادت سیگار کشیدن را بر میزان بازده این روش (با 5 سال پیگیری یا بیشتر) در بیمارانی که تحت بارگذاری فوری ایمپلنت قرار گرفته بودند؛ بررسی کردند. نتایج متناقضی از منابع موجود در مورد اثر عادت سیگار کشیدن بر روی بقا ایمپلنتهای دندانی بدست میآید. مطالعهی متا آنالیز قبلی که افزایش دو برابری خطر شکست ایمپلنت را برای افراد سیگاری ثبت کرده بود؛ نشان میدهد (به دلیل شواهد محدود) که سیگار کشیدن تاثیرات منفی بر روی بهبود و نتیجهی درمان ایمپلنت دارد و انجام بررسیهای دورهای به روز از تحقیقات بالینی موجود را پیشنهاد میکند. یکی دیگر از بررسیهای سیستمیک اخیر و متا آنالیز، موفقیت ایمپلنتهای دندانی را در افراد سیگاری و غیرسیگاری بررسی کرد و با وجود افزایش احتمال ثبتشدهی شکست ایمپلنت در افراد سیگاری (OR = 1.96)، یک آنالیز زیرگروهی شامل طول زمان پیگیری، نتوانست میزان شکست ایمپلنت را با افزایش زمان پیگیری مرتبط کند. این بدان معنی است که عوامل دیگری به غیر از عادت سیگار کشیدن ممکن است بر موفقیت نتیجهی توانبخشی با ساپورت ایمپلنت در دراز مدت تاثیر بگذارند. مطالعهی گذشتهنگر قبلی، اثر عادت سیگار کشیدن را در دو گروه جداگانه از بیمارانی با ایمپلنتهایی با سطح منحصرا صاف یا ایمپلنتهای سطح اکسید شده بررسی نمود و افزایش قابلتوجه شکست ایمپلنت (نسبت خطر[21] برای افراد سیگاری= 3.1) را در گروه ایمپلنتهای سطح صاف ثبت کرد؛ اما هیچ تاثیر قابلتوجهی در گروه ایمپلنتهای سطح اکسید شده وجود نداشت.
با وجود محدودیت در روش تحقیق و اندازهی نمونه در این مطالعه، مطالعات گذشتهنگر دیگر اثر عادت سیگار کشیدن را بر بقای ایمپلنتهای دندانی گزارش نکردند. این مطالعات شامل یک مطالعهی کوهورت گذشتهنگر متشکل از 64 بیمار با متوسط دورهی پیگیری 6 سال و مطالعهی گذشتهنگر دیگر با 940 ایمپلنت دندانی بود. این نتایج متناقض همراه با نتایج خاصی که برای ایمپلنتهای با سطح اکسید شده بدست آمدهاند؛ ضرورت انجام تحقیقات بیشتر را نشان میدهد. نتایج مطالعهی حاضر (استفاده از ایمپلنتهایی با سطح اکسید شده در نمونه) با مطالعهی قبلی Balshe و همکارانش (13) همخوانی دارند و نشان میدهند که سیگار کشیدن هیچ تاثیر قابلتوجهی بر بقا ایمپلنت ندارد.
در مقابل، زمانی که منابع موجود بررسی میَشوند؛ نتایج موافقتری پیرامون تاثیر سیگار کشیدن بر از بین رفتن استخوان حاشیهای بدست میآید. مطالعهی متاآنالیز اخیر اثر منفی عادت سیگار کشیدن را همراه با میانگین تفاوت بین 0.32 و 0.49 میلیمتر در از بین رفتن استخوان حاشیهای به نفع افراد غیرسیگاری، ثبت کرده است. با این وجود، اندوختههای کیفی در مورد گنجاندن مطالعات متعدد با بیش از 5 سال پیگیری، به طور بالقوه اعتبار مشاهدات 5 ساله را زیر سوال میبرند. مطالعه ما نه تنها تفاوت آماری 0.3 میلیمتر را بین افراد سیگاری و غیرسیگاری در میانگین از بین رفتن استخوان حاشیهای در طول 5 سال ثبت کرد؛ بلکه همچنین اثر معنادار سیگار کشیدن بر از بین رفتن بیش از 2.8 میلیمتر از استخوان حاشیهای در طی 5 سال و افزایش تقریبا سه برابری این پارامتر را در افراد سیگاری گزارش کرد. این نتایج خاص ممکن است به اثر منفی بالقوهی پیگیری طولانیمدت اشاره کنند که نشاندهندهی ارتباط معنادار بین سطح استخوان حاشیهای و بروز آسیب اطراف ایمپلنت همراه با افزایش متعاقب احتمال شکستگی ایمپلنت است. یک سری از مطالعات قبلی که عوامل خطرساز آسیب اطراف ایمپلنت را در 1275 بیمار بررسی کرده بودند؛ یک مدل خطر و امتیاز خطر مربوطه را برای پیشبینی بروز آسیب اطراف ایمپلنت ارائه دادند. از میان متغیرهای دیگر، سطح استخوان واقع در نیمهی سوم ایمپلنت، با افزایش 14 برابری احتمال آسیب اطراف ایمپلنت همراه بود؛ اگر از قرار گرفتن در معرض این متغیر بر اساس محاسبات کسر منتسب جلوگیری شود به کاهش بالقوهای در 30 درصد از موارد آسیب اطراف ایمپلنت میرسیم. پیامدهای بالینی در مطالعهی حاضر نشاندهندهی ضرورت اطلاع رسانی به بیماران سیگاری قبل از عمل جراحی در مورد احتمال MBR بالاتر در نتیجهی توانبخشی آنها در دراز مدت است.
از جمله محدودیتهای این مطالعه، انجام آن در یک مرکز و طراحی گذشتهنگر آن است. نقاط قوت این مطالعه عبارتند از: نمونهی بزرگ، پیگیری طولانیمدت، درصد پایین بیمارانی که در دورهی پیگیری شرکت نکرده بودند (یعنی، اعتبار درونی قوی) و استفاده از آنالیز چند متغیره. تحقیقات آینده باید شامل مطالعات بیشتر بر روی نتایج طولانیمدت بیمارانی که تحت توانبخشی با بارگذاری فوری ایمپلنت قرار گرفتهاند و مقایسهی این گروهها (سیگاری در برابر غیرسیگاری) در جمعیتهای مختلف با استفاده از یک طرح آیندهنگر باشد.
نرخ بقای کلی بالا 98 درصد بعد از 5 سال پیگیری و تفاوت غیرقابل توجه در منحنیهای بقا بین افراد سیگاری و غیر سیگاری نشان میدهد که سیگار کشیدن نباید یک منع مطلق مصرف[23]برای توانبخشی فک بی دندان از طریق روش All-on-4 باشد. هنگام کنترل وجود عوارض بیولوژیکی، عادت سیگار کشیدن به طور قابلتوجهی با MBR > 2.8 mm بعد از 5 سال پیگیری مرتبط بود.
………………………
درروش ایمپلنتAll on 4 ، از چهار عدد ایمپلنت استفاده میشود که این ایمپلنت ها درون فک قرار داده میشوند.
resorption
risk ratio
bivariate
implant failure
random sequence generator
null hypothesis
prednisone
mental foramina
occlusal plane
interim prostheses
premolar
dentition
soft food diet
رادیوگراف دندان
implant thread
peri-implant
periodontitis
suppuration
disinfection
hazard ratio
attributable fraction calculations
absolute contraindication

برای دانلود کامل مقاله فارسی نتیجه 5 سال مطالعه کوهورت گذشته نگر برای مقایسه افراد سیگاری و غیر سیگاری که تحت توانبخشی ایمپلنت ساپورت تمام قوس فکی با استفاده از روش All-on-4 قرار گرفته اند
برای دانلود کامل مقاله انگلیسی ( English ) نتیجه 5 سال مطالعه کوهورت گذشته نگر برای مقایسه افراد سیگاری و غیر سیگاری که تحت توانبخشی ایمپلنت ساپورت تمام قوس فکی با استفاده از روش All-on-4 قرار گرفته اند